Predikce počtu léčených pacientů s karcinomem rekta (C20) v ČR v roce 2010
L. Dušek, R. Vyzula, J. Abrahámová, J. Fínek, L. Petruželka, J. Vorlíček, O. Májek, J. Koptíková, T. Pavlík, J. Mužík
1. Metodika predikce
Cílem predikce počtu onkologických pacientů je poskytnout informační základ pro racionální diskuzi o nákladech protinádorové terapie a o počtech léčených pacientů. Tyto věrohodné odhady dosud v ČR chyběly, ačkoli jsou pro ně dostačující podklady v podobě onkologického registru a populačních dat.
1.1. Zdrojová data
K analýzám byla použita pouze validní populační data, oficiálně získaná od zákonem určených správců. Data byla analyzována v anonymizované podobě, tedy bez přímých i nepřímých identifikátorů konkrétní osoby, pacienta. Konkrétně jde o následující zdroje:
- Národní onkologický registr ČR
- Demografická data populace ČR a registr zemřelých
- Expertní odhady zaměřené na hodnoty, které není možné z populačních dat věrohodně získat: pravděpodobnost diseminovaných relapsů u různých stadií onemocnění v různou dobu od ukončení primární terapie a pravděpodobnost absolvování různých linií léčby u metastatických onemocnění.
1.2. Definice referenčního souboru dat pro klinická hodnocení a analýzu nákladů
Korektní definice referenčních dat je základem věrohodnosti analýz, což je zvláště významné u prediktivních modelů. Chceme-li definovat populační rámec pro hodnocení výsledků a nákladů péče, musíme z populačních registrů čerpat údaje s jistým omezením:
- Data musí být aktuální a musí reflektovat současnou situaci českého zdravotnictví. Historické trendy mohou být velmi zavádějící. Zásadní jsou údaje od pacientů, kteří skutečně prošli zdravotnickým zařízením a byli léčeni. Počty pacientů diagnostikovaných např. při pitvě sice mají epidemiologický význam, ale hodnocení nákladů nijak neovlivňují.
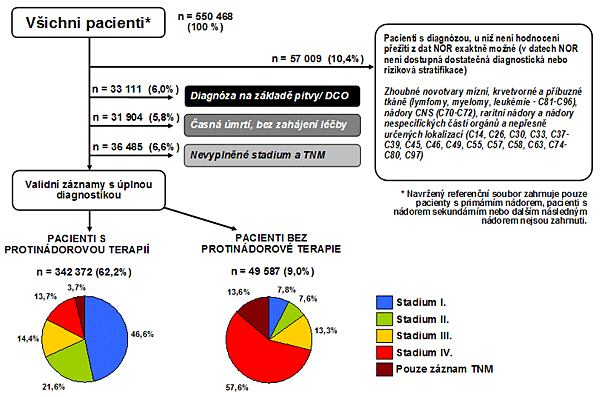
Této analýze jsme podrobili Národní onkologický registr ČR. Z důvodu aktuálnosti jsme rozsah analyzovaných dat omezili na období 1995–2005, kdy v databázi NOR můžeme pracovat s validními záznamy podle novějších verzí klasifikace TNM. Data z tohoto období představují dostatečně velký vzorek pro populační analýzy (Obr. 1). Velmi podstatné je vyčlenění záznamů o pacientech s nedokončenou diagnostikou v důsledku odmítnutí léčby, komplikací nebo časného úmrtí, neboť tyto záznamy by zkreslovaly analýzy o nákladech na protinádorovou terapii. Ve shodě s literaturou byla použita hranice časného úmrtí do 1 měsíce od diagnózy.
Výsledkem auditu dostupných populačních dat je tedy referenční soubor kvalitních a věrohodných záznamů, které zachycují léčbu a výsledky léčby u pacientů s řádně dokončenou diagnostikou. Jak dokumentuje obr. 1, i následná separace protinádorově léčených a neléčených pacientů ještě stále poskytuje dostatečně velký vzorek pro populační analýzy.
Obrázek 1. Navržená cesta k referenčnímu souboru populačních dat pro hodnocení výsledků a nákladů péče (Národní onkologický registr ČR, 1995–2005)
1.3. Stručný metodický popis provedených výpočtů
Máme-li k dispozici referenční soubor dat, můžeme jej využít pro odhady dalších komponent nezbytných pro analýzy výsledků a nákladů léčebné péče. Smyslem těchto výpočtů je dospět ke spolehlivému odhadu počtu pacientů žijících v daném období a vyžadujících protinádorovou terapii. Podle podílu klinických stadií u žijících pacientů lze následně při znalosti možných scénářů léčby odhadnout i očekávané náklady. Jelikož u populačních registrů dostáváme data vždy s jistým zpožděním, jsou níže vyjmenované odhady prováděny prospektivně:
- Odhady incidence a mortality. Odhady byly provedeny jednak pro celková data a jednak odděleně pro klinická stadia. Metodika vychází z epidemiologických trendů za známé období a koriguje je s ohledem na pravděpodobné demografické změny populace. Byl použit Poissonův regresní model s odhady doplněnými intervaly spolehlivosti. Incidence je odhadována pouze pomocí dat o primárních nádorech jako prvním onkologickém onemocnění daného člověka. Nejsou uvažovány sekundární nádory a opakované nádory v téže lokalizaci.
- Odhad prevalence pacientů se zhoubnými nádory. Metodicky komplikovaný výpočet, neboť prospektivní odhad prevalence musí počítat s odhadem počtu nově diagnostikovaných pacientů v daném roce a s pravděpodobností x-letého přežití u pacientů diagnostikovaných v předchozích letech. Jde tedy o vícesložkový odhad, který kombinuje regresní odhady incidence a analýzy x-letého přežití. Pro účely predikce počtu léčených onkologických pacientů v roce 2009 byl proveden odhad prevalence pracující s definovaným referenčním souborem a pracující s korekcí na pravděpodobnost relapsu/progrese onemocnění a s korekcí na časná úmrtí ještě v roce diagnózy onemocnění.
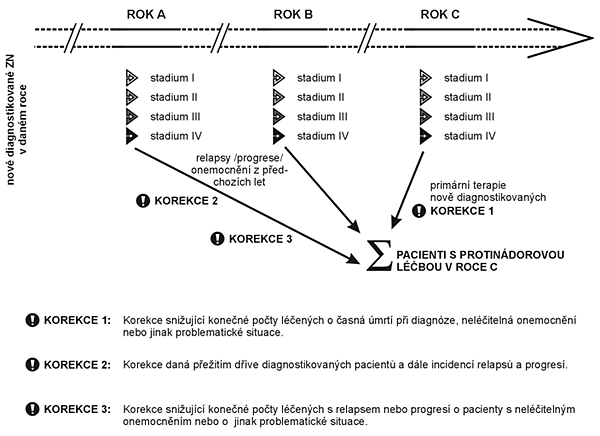
- Odhad prevalence pacientů s protinádorovou terapií. Statistická metodika je stejná jako u odhadu celkové prevalence (bod 2 výše), hodnoty ale musí být korigovány na základě dalších klinických údajů (viz též obrázek 2):
- určité procento nově diagnostikovaných pacientů nebude v daném roce léčeno z důvodu pokročilosti onemocnění, komplikací, vysokého věku, odmítnutí léčby nebo časného úmrtí
- pouze určitá část pacientů diagnostikovaných (a léčených) v minulých letech přežije do hodnoceného roku (celková prevalence) a dále pouze určitá část z nich prodělá relaps nebo progresi onemocnění, a je tedy v daném roce opět protinádorově léčena. - Odhad x-letého přežitá onkologicky nemocných pacientů. Velmi podstatný údaj, nezbytný pro odhad počtu žijících pacientů, primárně diagnostikovaných a léčených v předchozím období. Rozsah dat NOR sbíraných od roku 1977 poskytuje dostatečný časový rámec pro věrohodné modelování přežití.
Vzhledem k výrazným časovým změnám v dosahovaném přežití onkologických pacientů od roku 1977 do roku 2005 byl pro výpočet x-letého přežití použit postup založený na principu tzv. pohyblivého časového okna (anglicky „moving window“). Jedná se o postupný odhad x-letého přežití analýzou kohort definovaných 5-letým časovým intervalem, který obsahuje rok diagnózy vzdálené x-1 a x let od roku 2005, tedy pacienti diagnostikovaní v letech 2001 – 2005 budou přispívat k odhadu 1letého až 5letého přežití, pacienti diagnostikovaní v letech 2000 – 2004 budou přispívat k odhadu 2letého až 6letého přežití, atd. Šířka intervalu definujícího jednu kohortu byla stanovena na 5 let, neboť se jedná o standardní šířku využívanou při populační analýze přežití (Berrino a kol., 2007). - Odhad četnosti (pravděpodobnosti) relapsu nebo progrese nádorového onemocnění v daném roce. Velmi podstatný parametr, nezbytný pro odhad počtu pacientů léčených pro relaps nebo progresi základního onemocnění. Při konstrukci těchto odhadů byla využita data o mortalitě na zhoubné nádory z NOR a z registru zemřelých. (přesné datum a příčina úmrtí). Ze záznamů o smrti pacienta z důvodu základního onkologického onemocnění lze odvodit četnost relapsů, a tedy i pravděpodobnost jejich nastání do 1., 2., .... x. roku od primární diagnózy. Jelikož právě tyto „poslední“ relapsy (u pokročilých klinických stadií se jedná o progrese) vedou k diseminovanému a léčebně velmi nákladnému onemocnění, jde o odhad relevantní právě pro hodnocení nákladů. Populační odhady byly nezávisle ověřeny pomocí odhadů provedených vybranou skupinou klinických expertů.
Opakované provádění těchto prediktivních odhadů odhalil u pravděpodobnosti nastání relapsu v x. roce od diagnózy silný časový trend. Odhad této pravděpodobnosti je počítán pouze z posledních pěti let, kdy jsou takové údaje dostupné.. Např. údaj o jednoleté pravděpodobnosti relapsu (tj. pravděpodobnost nastání diseminovaného relapsu v roce následujícím bezprostředně po diagnóze onemocnění) je počítán z údajů pacientů diagnostikovaných postupně v letech 2000-2004 (kteří relabují postupně v letech 2001-2005), nikoliv z údajů pacientů diagnostikovaných před rokem 2000. Tento početní přístup poskytuje relevantnější a časově aktuálnější údaje.
Obrázek 2. Vícesložkový populační odhad počtu pacientů s protinádorovou terapií v daném roce
1.4. Analýza rizik a pravděpodobnost zkreslení
Veškeré níže uvedené odhady jsou odvozené z populačních epidemiologických dat. Z této skutečnosti plyne i jistá neurčitost a bodové odhady byly tedy doplněny spíše širším intervalem spolehlivosti (90 %). Každý jednotlivý bodový odhad musí být interpretován neoddělitelně od těchto pravděpodobnostních limitů, které vyjadřují jeho statistickou spolehlivost a zabrání případným zkreslením. Přesnost predikcí na úrovni regionů může být u některých méně častých diagnóz a klinických stadií snížena v důsledku malé velikostí vzorku. I přes tento fakt byly predikce dělány na všech pod-souborech striktně stejnou metodikou a regionální odhady jsou tedy kalkulovány tak, že se v celkovém součtu shodují s populačními odhady.
2. Datová část
2.1. Prediktivní odhady celkové incidence v roce 2010
Při predikcích jsou uvažovány veškeré zhoubné nádory hlášené do databáze NOR. Všechny odhady jsou doplněny 90% intervalem spolehlivosti (v závorkách).
|
Klinické stadium |
Všechny zhoubné nádory vč. dalších |
Pouze první primární nádory |
||
|---|---|---|---|---|
|
Incidence |
(90% interval spolehlivosti) |
Incidence |
(90% interval spolehlivosti) |
|
|
Stadium I |
509 |
(448; 568) |
426 |
(375; 475) |
|
Stadium II |
483 |
(422; 545) |
426 |
(372; 480) |
|
Stadium III |
590 |
(540; 641) |
523 |
(479; 569) |
|
Stadium IV |
487 |
(437; 538) |
430 |
(385; 475) |
|
Stadium neznámo z objekt. důvodů1 |
167 |
(129; 204) |
138 |
(106; 169) |
|
Stadium neznámo bez udání důvodu1 |
71 |
(55; 87) |
59 |
(45; 72) |
|
CELKEM |
2307 |
(2031; 2583) |
2002 |
(1762; 2240) |
1 Objektivními důvody pro neuvedení stadia onemocnění jsou nálezy DCO nebo při pitvě, velmi časná úmrtí pacienta, nemocní neléčeni pro kontraindikace onkologické léčby, odmítnutí léčby pacientem. Není-li neuvedení stadia vysvětleno, je záznam považován za chybně neúplný. Záznamy bez uvedeného stadia nejsou dále započítávány do očekávaného počtu pacientů s protinádorovou léčbou.
2.2. Prediktivní odhady celkové prevalence v roce 2010 – výpočet s korekcí dle modelů přežití
Odhad celkové prevalence zahrnuje jednak počty nově diagnostikovaných zhoubných nádorů v roce 2010 a dále odhady žijících pacientů, kteří byli diagnostikováni a léčeni v minulých letech (kalkulováno pomocí populačních modelů přežití). U výsledných odhadů byla provedena korekce zohledující progresi onemocnění do diseminovaných stadií. Pacienti, kteří byli dříve diagnostikováni v I., II. nebo III. stadiu, ale kteří v roce pravděpodobně relabují nebo progredují do diseminovaného stadia, jsou již zahrnuti v predikované prevalenci IV. stadia. Model v této chvíli nesleduje pravděpodobnost relapsů do jiného než IV. stadia, neboť pro takto detailní sledování nejsou k dispozici dostatečně věrohodná populační data. Tento nedostatek zásadně neovlivňuje populační farmakoekonomické ukazatele, v této fázi modelování sledujeme většinu léčiv indikovaných právě pro diseminované stavy. Všechny odhady jsou doplněny 90% intervalem spolehlivosti (v závorkách).
|
Klinické stadium |
Všechny zhoubné nádory vč. dalších |
Pouze první primární nádory u daného pacienta |
||
|---|---|---|---|---|
|
Prevalence |
(90% interval spolehlivosti) |
Prevalence |
(90% interval spolehlivosti) |
|
|
Stadium I |
5130 |
(5012; 5248) |
4316 |
(4216; 4415) |
|
Stadium II |
3471 |
(3374; 3568) |
3065 |
(2979; 3150) |
|
Stadium III |
2771 |
(2684; 2858) |
2461 |
(2384; 2539) |
|
Stadium IV |
1815 |
(1745; 1885) |
1604 |
(1543; 1666) |
|
Klinické stadium neznámo1 |
1118 |
(1063; 1173) |
926 |
(881; 972) |
|
CELKEM |
14 305 |
(13 878; 14 732) |
12 372 |
(12 003; 12 742) |
1 Objektivními důvody pro neuvedení stadia onemocnění jsou nálezy DCO nebo při pitvě, velmi časná úmrtí pacienta, nemocní neléčeni pro kontraindikace onkologické léčby, odmítnutí léčby pacientem. Není-li neuvedení stadia vysvětleno, je záznam považován za chybně neúplný. Záznamy bez uvedeného stadia nejsou dále započítávány do očekávaného počtu pacientů s protinádorovou léčbou.
2.3. Souhrnný odhad počtu pacientů, kteří v roce 2010 pravděpodobně prodělají relaps do diseminovaného stádia nebo progresi onemocnění
Všechny odhady jsou doplněny 90% intervalem spolehlivosti (v závorkách). Kalkulováno na základě analýzy dat NOR a registru zemřelých ČR (viz popis metodiky výpočtů) s následným ověřením pomocí expertních odhadů.
| Klinické stadium |
Všechny zhoubné nádory vč. dalších |
Pouze první primární nádory u daného pacienta |
||
|---|---|---|---|---|
|
Diseminované relapsy nebo progrese |
(90% interval spolehlivosti) |
Diseminované relapsy nebo progrese |
(90% interval spolehlivosti) |
|
|
Stadium I |
136 |
(117; 155) |
114 |
(98; 130) |
|
Stadium II |
190 |
(167; 213) |
168 |
(147; 188) |
|
Stadium III |
241 |
(215; 267) |
214 |
(191; 237) |
|
Stadium IV |
209 |
(185; 233) |
185 |
(164; 206) |
|
CELKEM |
776 |
(684; 868) |
681 |
(600; 761) |
2.4. Souhrnný odhad počtu pacientů potenciálně léčených v roce 2010
Jednotlivé tabulky sumarizují predikované počty léčených pacientů odvozené z trendů incidence, prevalence a z populačních modelů přežití pro rok 2010. Odhady jsou prováděny výhradně z validních populačních dat, u kterých je jasná histologická verifikace nádoru a je dokončené určení klinického stadia onemocnění v době primární diagnózy. Tabulky obsahují počty všech osob potenciálně léčených protinádorovou terapií (informace o podstoupené léčbě dle záznamů NOR, 2002–2006), dle klinického stadia. Všechny odhady jsou doplněny 90% intervalem spolehlivosti (v závorkách).
Všechny zhoubné nádory vč. dalších prim. nádorů u stejného pacienta
|
Klinické stadium |
Nově diagnostikovaní léčení pacienti v roce 2010 (Klinické stadium I–III) |
Počty pacientů léčených v roce 2010 v klinickém stadiu IV |
|||
|---|---|---|---|---|---|
|
Nově diagnostikovaní léčení pacienti ve stadiu IV |
Léčená relabující a progredující onemocnění u pacientů diagnostikovaných v minulých letech |
||||
|
Stadium I |
466 |
(410; 520) |
335 (300; 370) |
535 (471; 598) |
|
|
Stadium II |
456 |
(398; 514) |
|||
|
Stadium III |
564 |
(516; 613) |
|||
|
CELKEM |
1486 (1324; 1647) |
870 (771; 968) |
|||
|
2356 (2095; 2615) |
|||||
Poznámka: podíl pacientů léčených protinádorovou terapií v jednotlivých stadiích (dle dat NOR za období 2002-2006): stadium I 92,0%, stadium II 94,6%, stadium III 95,8%, stadium IV 68,9%.
Pouze první primární nádory u daného pacienta
|
Klinické stadium |
Nově diagnostikovaní léčení pacienti v roce 2010 (Klinické stadium I–III) |
Počty pacientů léčených v roce 2010 v klinickém stadiu IV |
|||
|---|---|---|---|---|---|
|
Nově diagnostikovaní léčení pacienti ve stadiu IV |
Léčená relabující a progredující onemocnění u pacientů diagnostikovaných v minulých letech |
||||
|
Stadium I |
392 |
(345; 437) |
296 (265; 327) |
469 (414; 524) |
|
|
Stadium II |
403 |
(352; 454) |
|||
|
Stadium III |
501 |
(459; 545) |
|||
|
CELKEM |
1296 (1156; 1436) |
765 (679; 851) |
|||
|
2061 (1835; 2287) |
|||||
Poznámka: podíl pacientů léčených protinádorovou terapií v jednotlivých stadiích (dle dat NOR za období 2002-2006): stadium I 92,0%, stadium II 94,6%, stadium III 95,8%, stadium IV 68,9%.
2.5. Prediktivní odhady celkové incidence v regionech České republiky roce 2010
Údaje obsahují úplnou incidenci nádorového onemocnění včetně dalších primárních nádorů u stejného pacienta (duplicity, triplicity, ...). Všechny odhady jsou doplněny 90 % intervalem spolehlivosti (v závorkách).
| Region |
Stadium I |
Stadium II |
Stadium III |
Stadium IV |
Stadium neznámo z objekt. důvodů1 |
Stadium neznámo bez udání důvodu1 |
Celkem |
|---|---|---|---|---|---|---|---|
|
Hlavní město Praha |
49 |
46 |
46 |
45 |
25 |
10 |
221 |
|
Středočeský kraj |
49 |
58 |
50 |
52 |
26 |
11 |
246 |
|
Jihočeský kraj |
33 |
38 |
33 |
27 |
13 |
5 |
149 |
|
Plzeňský kraj |
31 |
30 |
42 |
30 |
2 |
1 |
136 |
|
Karlovarský kraj |
27 |
17 |
17 |
21 |
2 |
1 |
85 |
|
Ústecký kraj |
40 |
43 |
37 |
46 |
12 |
5 |
183 |
|
Liberecký kraj |
17 |
26 |
27 |
19 |
6 |
3 |
98 |
|
Královéhradecký kraj |
20 |
25 |
39 |
20 |
12 |
5 |
121 |
|
Pardubický kraj |
19 |
21 |
23 |
23 |
9 |
4 |
99 |
|
Kraj Vysočina |
27 |
25 |
44 |
26 |
8 |
3 |
133 |
|
Jihomoravský kraj |
58 |
38 |
88 |
52 |
18 |
8 |
262 |
|
Olomoucký kraj |
35 |
26 |
28 |
30 |
9 |
4 |
132 |
|
Zlínský kraj |
31 |
29 |
39 |
28 |
6 |
3 |
136 |
|
Moravskoslezský kraj |
73 |
61 |
77 |
68 |
19 |
8 |
306 |
1 Objektivními důvody pro neuvedení stadia onemocnění jsou nálezy DCO nebo při pitvě, velmi časná úmrtí pacienta, nemocní neléčeni pro kontraindikace onkologické léčby, odmítnutí léčby pacientem. Není-li neuvedení stadia vysvětleno, je záznam považován za chybně neúplný. Záznamy bez uvedeného stadia nejsou dále započítávány do očekávaného počtu pacientů s protinádorovou léčbou.
2.6. Prediktivní odhady celkové prevalence v regionech České republiky roce 2010
Odhad celkové prevalence zahrnuje jednak počty nově diagnostikovaných zhoubných nádorů v roce 2010 a dále odhady žijících pacientů, kteří byli diagnostikováni a léčeni v minulých letech (kalkulováno pomocí populačních modelů přežití). U výsledných odhadů byla provedena korekce zohledující progresi onemocnění do diseminovaných stadií. Pacienti, kteří byli dříve diagnostikováni v I., II. nebo III. stadiu, ale kteří v roce pravděpodobně relabují nebo progredují do diseminovaného stadia, jsou již zahrnuti v predikované prevalenci IV. stadia. Model v této chvíli nesleduje pravděpodobnost relapsů do jiného než IV. stadia, neboť pro takto detailní sledování nejsou k dispozici dostatečně věrohodná populační data. Tento nedostatek zásadně neovlivňuje populační farmakoekonomické ukazatele, v této fázi modelování sledujeme většinu léčiv indikovaných právě pro diseminované stavy. Odhady zahrnují všechny zhoubné nádory včetně dalších primárních nádorů u stejného pacienta (duplicity, triplicity, ...). Všechny odhady jsou doplněny 90 % intervalem spolehlivosti (v závorkách).
| Region |
Stadium I |
Stadium II |
Stadium III |
Stadium IV |
Stadium neznámo |
Celkem |
|---|---|---|---|---|---|---|
|
Hlavní město Praha |
497 |
388 |
277 |
153 |
152 |
1467 |
|
Středočeský kraj |
508 |
455 |
253 |
231 |
172 |
1619 |
|
Jihočeský kraj |
353 |
243 |
159 |
93 |
77 |
925 |
|
Plzeňský kraj |
333 |
198 |
189 |
129 |
22 |
871 |
|
Karlovarský kraj |
193 |
138 |
79 |
63 |
26 |
499 |
|
Ústecký kraj |
376 |
278 |
183 |
170 |
67 |
1074 |
|
Liberecký kraj |
174 |
185 |
112 |
63 |
36 |
570 |
|
Královéhradecký kraj |
207 |
170 |
160 |
79 |
86 |
702 |
|
Pardubický kraj |
230 |
137 |
111 |
79 |
68 |
625 |
|
Kraj Vysočina |
295 |
175 |
181 |
98 |
49 |
798 |
|
Jihomoravský kraj |
585 |
309 |
412 |
206 |
137 |
1649 |
|
Olomoucký kraj |
383 |
182 |
124 |
108 |
65 |
862 |
|
Zlínský kraj |
355 |
212 |
182 |
82 |
49 |
880 |
|
Moravskoslezský kraj |
641 |
401 |
349 |
261 |
112 |
1764 |
1 Objektivními důvody pro neuvedení stadia onemocnění jsou nálezy DCO nebo při pitvě, velmi časná úmrtí pacienta, nemocní neléčeni pro kontraindikace onkologické léčby, odmítnutí léčby pacientem. Není-li neuvedení stadia vysvětleno, je záznam považován za chybně neúplný. Záznamy bez uvedeného stadia nejsou dále započítávány do očekávaného počtu pacientů s protinádorovou léčbou.
3. Literatura
- Agresti A. (2002): Categorical data analysis, Wiley-interscience
- Brenner H., Arndt V.: Long-term survival rates of patients with prostate cancer in the prostate-specific antigen screening era: population-based estimates for the year 2000 by period analysis. J. Clin. Oncol., 23(3), 441–447, 2005.
- Berrino F., DeAngelis R., Sant M. et al.: Survival for eight major cancers and all cancers combined for European adults diagnosed in 1995-99: results of the EUROCARE-4 study. Lancet Oncology, published online in August 21, 2007: http://oncology.thelancet.com.
- Cantor A.B. (2001): Projecting the standart error of the Kaplan-Meier estimator, Statistics in medicine, 20: 2091-2097
- Capocaccia R., De Angelis R. (1997): Estimating the completeness of prevalence based on cancer registry data, Statistics in medicine, 16: 425-440
- Capocaccia R. et al. (2002): Measuring prevalence in Europe: the EUROPREVAL project, Annals of Oncology, 13: 831-839
- Dickman P., Hakulinen T. (2003): Population-based cancer survival analysis, draft, http://www.pauldickman.com/teaching/tampere2004/book_draft.pdf
- dos Santos Silva I. Cancer Epidemiology: Principles and Methods. International Agency for Research on Cancer: Lyon, 1999.
- Dušek L., Žaloudík J. (Eds.): Hodnocení zdravotnických technologií v onkologii. Klinická onkologie 17 – Supplement 2004, 104 s. ISSN 0862 – 495 X.
- Dušek L., Žaloudík J., Indrák K. (Eds): Informační zázemí pro využití onkologických populačních dat v ČR. Zvláštní vydání časopisu Klinická onkologie, ISSN 0862-495X, 2007, v tisku
- Dyba T., Hakulinen T. (2000): Comparison of differenet approaches to incidence prediction based on simple interpolation techniques, Statistics in medicine, 19: 1741-1752
- Gail M.H., Kesser L., Midthune D., Scoppa S. (1999): Two approaches for estimation disease prevalence from Population-based registries of incidence and total mortality, Biometrics, 55: 1137-1144
- Hakulinen T., Dyba T. (1994): Precision of incidence predictions based on Poisson distributed observations, Statistics in medicine, 13: 1513-1523
- Chambers J.M. , Hastie T.J. (eds.) (1991): Statistical models in S, Chapman& Hall/CRC
- Lutz et al. (2003): Cancer prevalence in Central Europe: the EUROPREVAL study, Annals of Oncology, 14: 313-322.
- Mariotto A.B., Yabroff K.R., Feuer E., De Angelis R., Brown M. (2006): Projectiong the number of patients with colorectal carcinoma by phase of care in US: 2000-2020, Cancer causes control, 17: 1215-1226.
- Mariotto A. Waren J.L., Knopf K.B., Feuer E.J. (2003): The prevalence of patients with colorectal carcinoma under care in the U.S., Cancer, 98: 1253-1261
- Møller B., Weedon-Fekjæer H., Haldorsen T. (2005).: Empirical evaluation of prediction intervals for cancer incidence. BMC Medical Reasearch Methodology. 5:21 http://www.biomedcentral.com/1471-2288/5/21
- Pohar M., Stare J. (2006): Relative survival analysis in R, Computer mwthods and programs in biomedicine, 81: 272-278
- Verdecchia A., De Angelis Giovanni, Capocaccia R. (2002): Estimation and projection of cancer prevalence from cancer registry data. Statistics in medicine, 21: 3511-3526


